بیماری مقاربتی چیست؟ این بیماری ها چالشی جهانی برای سلامت هستند، از طریق رابطه جنسی منتقل می شوند و مشکلات سلامتی مختلفی ایجاد میکنند. آگاهی از انتقال، علائم، پیشگیری و درمان آنها برای سلامت فرد و جامعه حیاتی است. بیتوجهی به این مسئله موجب گسترش عفونت و پیامدهای ناگوار میشود. شناخت هر بیماری مقاربتی و مقابله با آن نیازمند درک صحیح ابعاد آن است.
خوشبختانه، بسیاری از این بیماریهای مقاربتی قابل تشخیص و درمان هستند و مراکز تخصصی در این زمینه نقش کلیدی دارند. پارما کلینیک، مرکزی پیشرو در درمان بیماریهای تناسلی از جمله درمان زگیل تناسلی (یک بیماری مقاربتی ویروسی شایع)، با دانش روز و کادر مجرب به بیماران در مسیر بهبودی کمک میکند. دسترسی به این مراکز تخصصی برای کنترل و کاهش شیوع بیماریها بسیار موثر است.
بیماری مقاربتی چیست؟
بیماری مقاربتی(Sexually Transmitted Diseases – STDs) یا عفونتهای مقاربتی (Sexually Transmitted Infections – STIs)، عفونتهایی هستند که عمدتا از طریق تماس جنسی محافظت نشده با فرد آلوده منتقل میشوند. این تماس میتواند شامل رابطه جنسی مقعدی، واژینال یا دهانی باشد. برخی از این بیماریها همچنین میتوانند از طریق تماس پوستی نزدیک با ناحیه آلوده (مانند زگیل تناسلی) یا از مادر به کودک در دوران بارداری، زایمان یا شیردهی منتقل شوند. عوامل ایجادکننده این بیماری مقاربتی متنوع هستند و شامل باکتریها، ویروسها و انگلها میشوند.
نکته حائز اهمیت این است که موارد بسیاری از بیماری مقاربتی در مراحل اولیه ممکن است هیچ علامت واضحی نداشته باشند. این بدان معناست که فرد میتواند آلوده باشد و بیماری را به دیگران منتقل کند، بدون آنکه خود از آن آگاه باشد. به همین دلیل، غربالگری منظم، به ویژه برای افرادی که شرکای جنسی متعددی دارند یا رابطه جنسی محافظت نشده دارند، برای تشخیص زودهنگام و جلوگیری از عوارض بعدی و انتقال بیشتر بیماریهای مقاربتی، بسیار ضروری است. تشخیص و درمان به موقع میتواند از مشکلات جدیتری مانند ناباروری، سرطان و آسیب به اندامهای داخلی جلوگیری کند.
Banner Health یکی از بزرگترین مراکز خصوصی بهداشت و درمان آمریکا در مورد بیماری های مقاربتی چنین بیان کرده است:
بیماریهای مقاربتی ویروسی بسته به نوع، بیشتر یک تشخیص دائمی هستند و ویروس میتواند به طور دائم در بدن فرد آلوده باقی بماند. با این حال، درمان ضد رتروویروسی در کاهش علائم ناشی از این نوع بیماریهای مقاربتی بسیار مؤثر است و افراد میتوانند به زندگی سالم خود ادامه دهند.
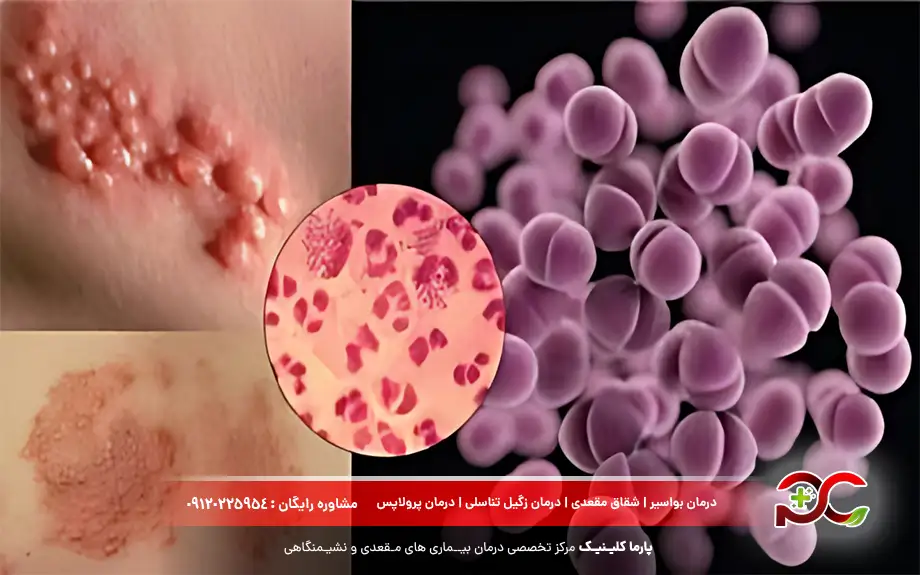
انواع بیماری های مقاربتی با عکس
بیماریهای مقاربتی طیف وسیعی از عفونتها را شامل میشوند که توسط عوامل مختلفی ایجاد میشوند و هر کدام علائم و عوارض خاص خود را دارند. شناخت انواع شایع این بیماریها اولین گام در جهت پیشگیری، تشخیص زودهنگام و درمان موثر است. انواع بیماری مقاربتی میتوانند هم مردان و هم زنان را در هر سنی تحت تاثیر قرار دهند و در صورت عدم درمان، منجر به مشکلات جدی برای سلامتی شوند.
در ادامه به برخی از مهمترین و شایعترین انواع بیماری مقاربتی اشاره میشود. لازم به ذکر است که برای تشخیص دقیق هر یک از این بیماریها، مراجعه به پزشک و انجام آزمایشهای لازم ضروری است. دسترسی به اطلاعات صحیح و مشاوره با متخصصان میتواند به افراد کمک کند تا تصمیمات آگاهانهای در مورد سلامت جنسی خود بگیرند.
انواع بیماری های مقاربتی به شرح زیراند:
- سوزاک (Gonorrhea)
- کلامیدیا (Chlamydia)
- سیفلیس (Syphilis)
- تبخال دستگاه تناسلی (Genital Herpes)
- زگیل تناسلی (HPV)
- هپاتیت ب (Hepatitis B)
- ایدز (HIV/AIDS)
- تریکومونیازیس (Trichomoniasis)
- شپش عانه (Pubic Lice)
- گال (Scabies)
سوزاک
سوزاک یک عفونت باکتریایی شایع است که توسط باکتری نایسریا گونورهآ (Neisseria gonorrhoeae) ایجاد میشود. این بیماری میتواند دهانه رحم، مجرای ادراری، راست روده، مقعد و گلو را درگیر کند که به همین واسطه بیماری مقاربتی محسوب میگردد. بسیاری از افراد مبتلا به سوزاک، بهویژه زنان، ممکن است هیچ علامتی نداشته باشند. در صورت بروز علائم، این علائم معمولا شامل ترشحات غیرطبیعی از واژن یا آلت تناسلی، درد یا سوزش هنگام ادرار، و در زنان، خونریزی بین دورههای قاعدگی است. سوزاک با آنتیبیوتیک قابل درمان است، اما عدم درمان آن میتواند منجر به عوارض جدی مانند بیماری التهابی لگن در زنان و ناباروری در هر دو جنس شود.
کلامیدیا
کلامیدیا یکی دیگر از عفونتهای باکتریایی شایع مقاربتی است که توسط باکتری کلامیدیا تراکوماتیس (Chlamydia trachomatis) ایجاد میشود. مشابه سوزاک، کلامیدیا اغلب بدون علامت است، اما میتواند باعث آسیب جدی به دستگاه تناسلی زنان و ایجاد بیماری التهابی لگن، حاملگی خارج رحمی و ناباروری شود. در مردان، میتواند باعث التهاب مجرای ادراری و اپیدیدیمیت (التهاب لولههای حمل اسپرم) شود. علائم احتمالی شامل ترشحات غیرطبیعی، درد هنگام ادرار و درد در ناحیه تحتانی شکم است. کلامیدیا با آنتیبیوتیکها به طور موثر درمان میشود و تشخیص زودهنگام برای جلوگیری از عوارض طولانیمدت این بیماری مقاربتی بسیار مهم است.
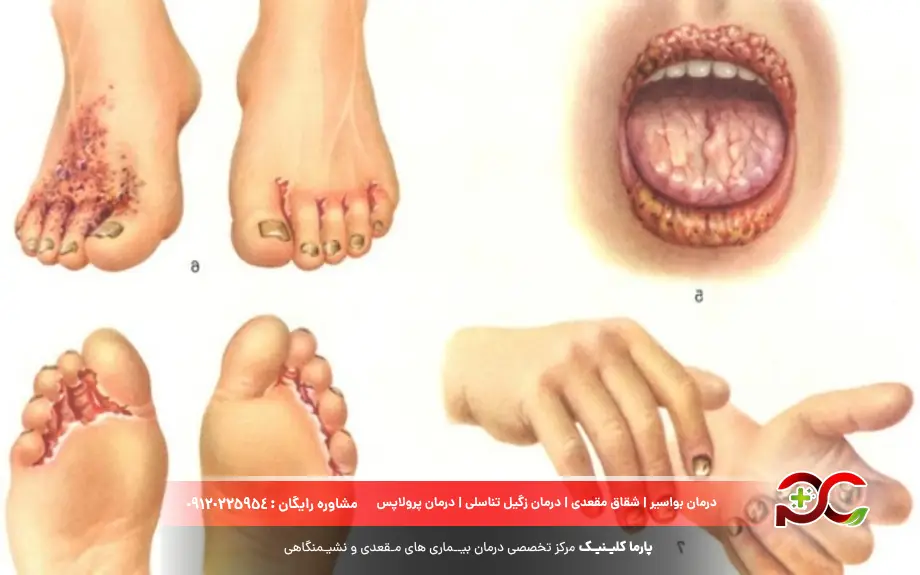
سیفلیس
سیفلیس یک عفونت باکتریایی پیچیده است که توسط باکتری ترپونما پالیدوم (Treponema pallidum) ایجاد میشود. این بیماری در صورت عدم درمان میتواند در طی چندین مرحله پیشرفت کند و به قسمتهای مختلف بدن از جمله قلب، مغز و سایر اندامها آسیب برساند. مرحله اول معمولا با ظاهر شدن یک زخم بدون درد (شانکر) در محل ورود باکتری مشخص میشود. مراحل بعدی میتوانند شامل بثورات پوستی، تب، تورم غدد لنفاوی و ریزش مو باشند. سیفلیس در مراحل اولیه با پنیسیلین یا سایر آنتیبیوتیکها قابل درمان است، اما آسیبهای ایجاد شده در مراحل پیشرفته ممکن است غیرقابل برگشت باشند.
تبخال دستگاه تناسلی
تبخال دستگاه تناسلی یک عفونت ویروسی شایع است که توسط ویروس هرپس سیمپلکس (HSV)، معمولا نوع ۲ (HSV-2) و گاهی نوع ۱ (HSV-1) که بیشتر باعث تبخال دهانی میشود، ایجاد میگردد. مشخصه اصلی این بیماری، بروز زخمها یا تاولهای دردناک در ناحیه تناسلی، باسن یا رانها است. این زخمها ممکن است به صورت دورهای عود کنند. اگرچه درمانی برای ریشهکن کردن کامل ویروس هرپس وجود ندارد، اما داروهای ضدویروسی میتوانند به کنترل شیوع بیماری، کاهش دفعات و شدت علائم و کاهش خطر انتقال تبخال تناسلی به دیگران کمک کنند.
زگیل تناسلی HPV
زگیل تناسلی توسط انواع خاصی از ویروس پاپیلومای انسانی (HPV) ایجاد میشود و یکی از شایعترین انواع بیماری مقاربتی ویروسی است. این زگیلها به صورت برجستگیهای کوچک، گوشتیرنگ یا خاکستری در ناحیه تناسلی یا مقعد ظاهر میشوند. برخی از انواع HPV که باعث زگیل تناسلی میشوند، کمخطر تلقی میشوند، اما انواع دیگر HPV پرخطر میتوانند منجر به تغییرات پیشسرطانی و سرطان دهانه رحم، مقعد، آلت تناسلی و گلو شوند. اگرچه درمانی برای خود ویروس HPV وجود ندارد، اما زگیلهای قابل مشاهده را میتوان درمان کرد و واکسن HPV برای پیشگیری از ابتلا به انواع شایع و پرخطر HPV در دسترس هستند.
هپاتیت ب
هپاتیت B نوعی عفونت ویروسی جدی است که به کبد حمله می کند. همینطور میتواند منجر به بیماری مزمن یا حاد کبدی، سیروز و نیز سرطان کبد شود. این ویروس از طریق تماس با خون، مایع منی و سایر مایعات بدن فرد آلوده منتقل میشود، که شامل تماس جنسی، استفاده مشترک از سوزنهای آلوده و انتقال از مادر به نوزاد در حین زایمان است که به همین دلیل این بیماری نیز بیماری مقاربتی شناخته می شود.
بسیاری از افراد مبتلا به هپاتیت B حاد هیچ علامتی ندارند یا علائم خفیفی شبیه آنفولانزا را تجربه میکنند. واکسن موثری برای پیشگیری از هپاتیت B وجود دارد و برای افراد در معرض خطر و همه نوزادان توصیه میشود. درمانهایی نیز برای مدیریت هپاتیت B مزمن در دسترس هستند.
ایدز (HIV/AIDS)
ایدز (سندرم نقص ایمنی اکتسابی) مرحله پیشرفته عفونت با ویروس نقص ایمنی انسانی (HIV) است. HIV به سیستم ایمنی بدن، به ویژه سلولهای CD4 (نوعی گلبول سفید)، حمله کرده و آن را تضعیف میکند. این امر بدن را در برابر انواع عفونتها و سرطانها آسیبپذیر میسازد. HIV از طریق تماس با مایعات خاص بدن فرد آلوده (خون، مایع منی، ترشحات واژن، شیر مادر) منتقل میشود، که عمدتا از طریق رابطه جنسی محافظت نشده و استفاده مشترک از سوزنهای آلوده اتفاق میافتد که به همین دلیل ایدز نیز یک بیماری مقاربتی به حساب می آید.
اگرچه درمانی برای ریشهکن کردن HIV وجود ندارد، اما درمان ضدرتروویروسی (ART) میتواند ویروس را به طور موثر کنترل کرده، پیشرفت بیماری به سمت ایدز را متوقف کند و به افراد مبتلا به HIV اجازه دهد زندگی طولانی و سالمی داشته باشند و خطر انتقال ویروس را به شدت کاهش دهد.

تریکومونیازیس
تریکومونیازیس نوعی بیماری مقاربتی شایع است که توسط انگل تکسلولی با نام تریکوموناس واژینالیس (Trichomonas vaginalis) ایجاد میگردد. این بیماری در زنان بیشتر از مردان علامتدار است. علائم در زنان میتواند شامل ترشحات واژن کفآلود، زرد مایل به سبز با بوی نامطبوع، خارش و سوزش در ناحیه تناسلی و درد هنگام ادرار یا رابطه جنسی باشد. بسیاری از مردان مبتلا هیچ علامتی ندارند، اما برخی ممکن است دچار سوزش خفیف هنگام ادرار یا ترشح از آلت تناسلی شوند. تریکومونیازیس با داروهای ضدانگل (معمولا قرص مترونیدازول یا تینیدازول) قابل درمان است و هر دو شریک جنسی باید همزمان درمان شوند تا از عفونت مجدد جلوگیری شود.
شپش عانه
به شپش عانه “خرچنگ” نیز گفته میشود، که اینها حشرات کوچکی هستند و در موهای ناحیه تناسلی زندگی و از خون انسان تغذیه میکنند. این شپشها معمولا از طریق تماس جنسی نزدیک منتقل میشوند از این رو آنها نیز یک نوع بیماری مقاربتی هستند. اما میتوانند از طریق تماس با ملحفهها، حولهها یا لباسهای آلوده نیز گسترش یابند. علامت اصلی شپش عانه، خارش شدید در ناحیه تناسلی است.
گاهی اوقات میتوان خود شپشها یا تخمهای کوچک آنها (نیت) را در پایه موها مشاهده کرد. شپش عانه با لوسیونها، شامپوها یا کرمهای مخصوص که بدون نسخه یا با تجویز پزشک در دسترس هستند، درمان میشود. همچنین شستشوی لباسها و ملحفهها با آب داغ برای از بین بردن شپشها و تخمهای آنها ضروری است.
گال
گال یک بیماری پوستی خارشدار است که توسط یک کنه میکروسکوپی به نام سارکوپتس اسکابیه (Sarcoptes scabiei) ایجاد میشود. این کنهها در لایه بالایی پوست نقب میزنند و تخمگذاری میکنند که منجر به واکنش آلرژیک و خارش شدید، به خصوص در شب میشود. گال معمولا از طریق تماس پوستی نزدیک و طولانیمدت با فرد آلوده منتقل میشود که تماس جنسی یکی از راههای شایع آن است و از این رو جزو دسته بیماری مقاربتی محسوب می شود.
بثورات پوستی ناشی از گال اغلب به صورت برجستگیهای کوچک و قرمز یا تاولهای ریز ظاهر میشوند و ممکن است خطوط نقب کنه نیز قابل مشاهده باشند. گال با کرمها یا لوسیونهای تجویزی که کنه را از بین میبرند، درمان میشود و معمولا لازم است همه اعضای خانواده و شرکای جنسی فرد مبتلا نیز همزمان درمان شوند، حتی اگر علامتی نداشته باشند.
بیماری مقاربتی زنان
بیماری مقاربتی زنان (STDs) میتوانند تاثیرات قابل توجه و گاهی منحصربهفردی بر سلامت آنها داشته باشند. به دلیل تفاوتهای آناتومیک و فیزیولوژیک دستگاه تناسلی زنان، آنها ممکن است بیشتر در معرض ابتلا به برخی STDs باشند و همچنین عوارض جدیتری را تجربه کنند. برای مثال، دهانه رحم (سرویکس) در زنان جوانتر نسبت به عفونتهایی مانند کلامیدیا و سوزاک آسیبپذیرتر است. متاسفانه، بسیاری از STDs در زنان ممکن است بدون علامت باشند یا علائم خفیف و غیراختصاصی ایجاد کنند که با سایر شرایط پزشکی اشتباه گرفته میشوند. این امر تشخیص زودهنگام را دشوار کرده و خطر پیشرفت بیماری و بروز عوارض طولانیمدت را افزایش میدهد.
عدم تشخیص و درمان بهموقع بیماری های مقاربتی زنان میتواند منجر به مشکلات جدی سلامتی از جمله بیماری التهابی لگن (PID)، ناباروری، حاملگی خارج رحمی، درد مزمن لگن و افزایش خطر ابتلا به HIV شود. همچنین، برخی انواع بیماری مقاربتی مانند HPV (ویروس پاپیلومای انسانی) میتوانند خطر ابتلا به سرطان دهانه رحم، واژن و ولو را افزایش دهند. بنابراین، آگاهی زنان از علائم احتمالی، انجام غربالگریهای منظم طبق توصیههای پزشکی، و استفاده از روشهای پیشگیری مانند کاندوم، برای حفظ سلامت جنسی و باروری آنها بسیار حیاتی است.
انواع شایع بیماری مقاربتی در زنان عبارتند از:
- کلامیدیا
- سوزاک
- تریکومونیازیس
- زگیل تناسلی (HPV) و ویروس پاپیلومای انسانی
- تبخال دستگاه تناسلی (هرپس ژنیتال)
- سیفلیس
- ویروس نقص ایمنی انسانی (HIV)
- هپاتیت B
- واژینوز باکتریال (هرچند همیشه از طریق جنسی منتقل نمیشود، اما با فعالیت جنسی مرتبط است)

بیماری مقاربتی در دوران بارداری
ابتلا به بیماری مقاربتی در دوران بارداری (STDs) میتواند هم برای سلامت مادر و هم برای سلامت جنین و نوزاد بسیار خطرناک باشد. برخی از STDs میتوانند از طریق جفت به جنین منتقل شوند، در حالی که برخی دیگر ممکن است در حین زایمان، هنگام عبور نوزاد از کانال زایمان، به او انتقال یابند. این عفونتها میتوانند منجر به عوارض جدی برای بارداری و نوزاد شوند، از جمله زایمان زودرس، وزن کم هنگام تولد، سقط جنین، مردهزایی و نقایص مادرزادی. به همین دلیل، غربالگری بیماری مقاربتی بخصوص برای زگیل تناسلی در بارداری بخش مهمی از مراقبتهای این دوران است.
تشخیص و درمان بهموقع بیماری مقاربتی در دوران بارداری میتواند به طور قابل توجهی خطر انتقال به نوزاد و بروز عوارض را کاهش دهد. برای مثال، درمان سیفلیس در مادر باردار میتواند از ابتلای جنین به سیفلیس مادرزادی که عواقب وخیمی دارد، جلوگیری کند. همچنین، در صورت ابتلای مادر به تبخال تناسلی، ممکن است برای جلوگیری از انتقال ویروس به نوزاد، زایمان سزارین توصیه شود. زنان باردار باید در مورد هرگونه نگرانی مربوط به STDs با پزشک خود صحبت کنند و تمامی آزمایشهای توصیهشده را انجام دهند تا از سلامت خود و فرزندشان اطمینان حاصل کنند.
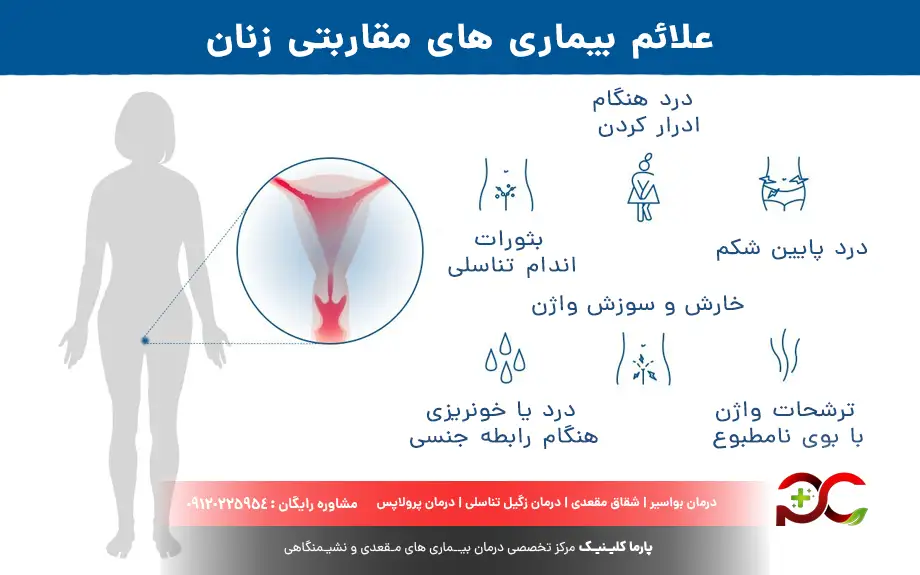
علائم بیماری های مقاربتی در زنان
علائم بیماری های مقاربتی در زنان کدامند؟ بسیاری از این بیماریها ممکن است در ابتدا هیچ علامت واضحی نداشته باشند یا علائم آنها آنقدر خفیف باشند که نادیده گرفته شوند. این مسئله تشخیص زودهنگام را چالشبرانگیز میکند و اهمیت غربالگری منظم را دوچندان میسازد. زمانی که علائم بروز میکنند، میتوانند بسیار متنوع باشند و به نوع عفونت بستگی داشته باشند. برخی علائم ممکن است بهطور خاص به دستگاه تناسلی مربوط باشند، در حالی که برخی دیگر میتوانند عمومیتر باشند و کل بدن را تحت تاثیر قرار دهند.
توجه به هرگونه تغییر غیرعادی در بدن و مراجعه به پزشک در صورت مشاهده علائم بیماری مقاربتی در زنان، برای تشخیص و درمان بهموقع آن و جلوگیری از عوارض طولانیمدت ضروری است. حتی اگر علائم خفیف باشند یا خودبهخود از بین بروند، به معنای رفع عفونت نیست و پیگیری پزشکی همچنان لازم است. شناخت علائم شایع میتواند به زنان کمک کند تا هوشیارتر باشند و در صورت نیاز، سریعتر اقدام کنند.
برخی از علائم شایع بیماری های مقاربتی در زنان عبارتند از:
- ترشحات غیر طبیعی از واژن (تغییر در رنگ، بو یا مقدار)
- خارش، سوزش، یا تحریک در ناحیه تناسلی
- درد یا سوزش واژن هنگام ادرار کردن
- درد هنگام رابطه جنسی
- زخم، تاول، یا برجستگی در ناحیه تناسلی، دهان یا مقعد
- خونریزی غیرطبیعی واژینال (بین دورههای قاعدگی، بعد از رابطه جنسی)
- درد در ناحیه تحتانی شکم یا لگن
- تورم غدد لنفاوی، بهخصوص در ناحیه کشاله ران
- تب و علائم شبیه آنفولانزا (گاهی اوقات)
- بثورات پوستی
بیماری مقاربتی در مردان
بیماری مقاربتی (STDs) مردان را نیز همانند زنان تحت تاثیر قرار میدهند، هرچند گاهی اوقات علائم و عوارض آنها میتواند متفاوت باشد. برخی از انواع بیماری مقاربتی در مردان ممکن است علائم آنها به گونهای باشد که با مشکلات دیگر اشتباه گرفته شود. این موضوع میتواند منجر به تاخیر در تشخیص و درمان و در نتیجه افزایش خطر انتقال عفونت به شرکای جنسی و بروز عوارض جدیتر شود. آگاهی مردان از ریسک فاکتورها، علائم احتمالی و اهمیت انجام آزمایشهای منظم برای حفظ سلامت خود و دیگران ضروری است.
عفونتهایی مانند کلامیدیا و سوزاک در صورت عدم درمان میتوانند منجر به اپیدیدیمیت (التهاب لولهای که اسپرم را حمل میکند) و پروستاتیت (التهاب غده پروستات) شوند که هر دو میتوانند دردناک بوده و در موارد نادر بر باروری تاثیر بگذارند. سایر STDs مانند سیفلیس، HIV و هپاتیت B نیز میتوانند عواقب جدی و درازمدتی برای سلامت عمومی مردان داشته باشند. استفاده از کاندوم به طور مداوم و صحیح، محدود کردن تعداد شرکای جنسی و انجام غربالگریهای دورهای، بهترین راهها برای پیشگیری از بیماری مقاربتی در مردان است.
انواع شایع بیماریهای مقاربتی در مردان عبارتند از:
- کلامیدیا
- سوزاک
- سیفلیس
- تبخال دستگاه تناسلی (هرپس ژنیتال)
- زگیل تناسلی (HPV) و ویروس پاپیلومای انسانی
- ویروس نقص ایمنی انسانی (HIV)
- هپاتیت B
- تریکومونیازیس (اغلب بدون علامت در مردان)
- اورتریت غیر گنوکوکی (NGU)

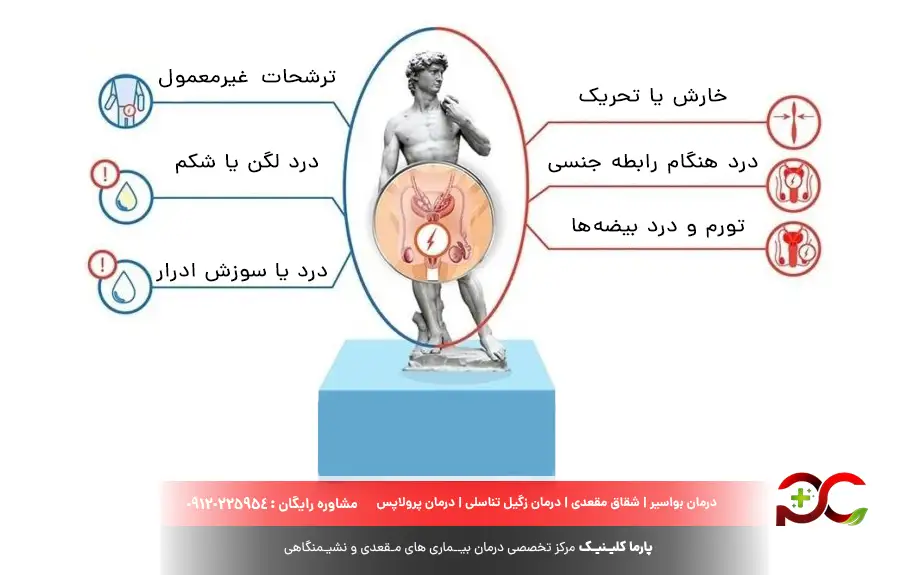
علائم بیماری های مقاربتی در مردان
علائم بیماری های مقاربتی در مردان شامل چیست؟ همانند زنان، بسیاری از بیماریهای مقاربتی (STDs) در مردان نیز ممکن است بدون علامت باشند یا علائم بسیار خفیفی ایجاد کنند که بهراحتی نادیده گرفته میشوند. این امر تشخیص زودهنگام را با مشکل مواجه میکند و میتواند منجر به انتقال ناآگاهانه عفونت به دیگران شود. با این حال، در صورت بروز، علائم بیماری مقاربتی در مردان معمولا در ناحیه آلت تناسلی، مجرای ادرار، مقعد یا دهان ظاهر میشوند، بسته به نوع عفونت و محل تماس جنسی.
مهم است که مردان نسبت به هرگونه تغییر غیرعادی در بدن خود هوشیار باشند و در صورت مشاهده علائم مشکوک، فورا به پزشک مراجعه کنند. حتی اگر علائم خودبهخود برطرف شوند، این به معنای درمان عفونت نیست و ممکن است بیماری همچنان در بدن فعال باشد و نیاز به درمان داشته باشد. تشخیص و درمان بهموقع برای جلوگیری از عوارض طولانیمدت مانند درد مزمن، مشکلات باروری و افزایش خطر ابتلا به سایر عفونتها حیاتی است.
برخی از علائم شایع بیماری مقاربتی در مردان عبارتند از:
- ترشح از آلت تناسلی (ممکن است شفاف، سفید، زرد یا سبز باشد)
- درد یا سوزش هنگام ادرار کردن
- تکرر ادرار یا احساس فوریت در ادرار کردن
- زخم، تاول، یا برجستگی روی آلت تناسلی، کیسه بیضه، مقعد، رانها یا دهان
- خارش یا تحریک در ناحیه تناسلی یا مقعد
- درد یا تورم در بیضهها
- درد هنگام انزال
- تورم غدد لنفاوی، بهخصوص در ناحیه کشاله ران
- تب و علائم شبیه آنفولانزا (گاهی اوقات)
- بثورات پوستی
انتقال بیماری های مقاربتی
بیماری مقاربتی (STDs) همانطور که از نامش پیداست، عمدتا از طریق تماس جنسی منتقل میشوند. این انتقال میتواند در طی هر نوع فعالیت جنسی که شامل تماس با مایعات بدن یا پوست آلوده باشد، رخ دهد. مایعات بدن که میتوانند حامل عوامل بیماریزا باشند شامل مایع منی، ترشحات واژن، خون و مایعات پیش از انزال هستند. تماس مستقیم پوست با پوست آلوده، مانند آنچه در انتقال تبخال یا زگیل تناسلی رخ میدهد، نیز یکی از راههای مهم انتقال است. بنابراین، هرگونه رابطه جنسی واژینال، مقعدی یا دهانی با فرد آلوده، در صورتی که بدون محافظت انجام شود، میتواند منجر به انتقال عفونت گردد.
علاوه بر تماس جنسی، راه های دیگری هم برای انتقال بیماری مقاربتی وجود دارد. انتقال از مادر به کودک یکی از این موارد است که میتواند در دوران بارداری، حین زایمان یا از طریق شیردهی اتفاق بیفتد. به عنوان مثال، HIV، سیفلیس، هپاتیت B، کلامیدیا، سوزاک و تبخال تناسلی همگی میتوانند از مادر آلوده به نوزادش منتقل شوند. استفاده مشترک از سوزنهای آلوده، به ویژه در میان مصرفکنندگان مواد مخدر تزریقی، راه دیگری برای انتقال برخی STDs مانند HIV و هپاتیت B و C است. همچنین، در موارد نادر، برخی عفونتها ممکن است از طریق انتقال خون یا فرآوردههای خونی آلوده (اگرچه امروزه با غربالگریهای دقیق، این خطر بسیار کاهش یافته است) یا پیوند اعضا منتقل شوند.
روشهای اصلی انتقال بیماری های مقاربتی عبارتند از:
- تماس جنسی محافظت نشده:
- رابطه جنسی واژینال
- رابطه جنسی مقعدی
- رابطه جنسی دهانی
- تماس مستقیم پوست با پوست آلوده: (مانند تبخال، زگیل تناسلی، گال، شپش عانه)
- انتقال از مادر به کودک:
- در دوران بارداری (از طریق جفت)
- در حین زایمان (هنگام عبور از کانال زایمان)
- از طریق شیردهی
- استفاده مشترک از سوزنهای آلوده: (به ویژه برای HIV و هپاتیت B و C)
- انتقال خون یا فرآوردههای خونی آلوده: (امروزه بسیار نادر است)
- تماس با اشیاء آلوده: (برای برخی عفونتها مانند شپش عانه از طریق حوله یا ملحفه آلوده، اما برای اکثر STDs راه اصلی انتقال نیست)
تشخیص بیماری مقاربتی
تشخیص بیماری مقاربتی (STDs) گامی حیاتی در جهت درمان موثر، جلوگیری از عوارض و پیشگیری از انتقال بیشتر عفونت است. از آنجایی که بسیاری از STDs ممکن است بدون علامت باشند یا علائم غیراختصاصی ایجاد کنند، تنها راه برای اطمینان از ابتلا یا عدم ابتلا به این بیماریها، انجام آزمایشهای تشخیصی توسط پزشک یا در مراکز بهداشتی معتبر است. پزشک ابتدا شرح حال پزشکی و جنسی فرد را بررسی کرده و معاینه فیزیکی، به ویژه در ناحیه تناسلی، انجام میدهد.
بر اساس علائم (در صورت وجود)، سابقه فرد و عوامل خطر، پزشک ممکن است یک یا چند آزمایش تشخیصی را تجویز کند. این آزمایشها میتوانند شامل آزمایش خون (برای تشخیص HIV، سیفلیس، هپاتیت B و C)، آزمایش ادرار (برای کلامیدیا و سوزاک)، نمونهبرداری از ترشحات یا زخمهای ناحیه تناسلی، دهان یا مقعد (برای تشخیص سوزاک، کلامیدیا، تبخال، تریکومونیازیس) و یا آزمایش پاپ اسمیر (برای غربالگری تغییرات سلولی ناشی از HPV در دهانه رحم زنان) باشند. نتایج این آزمایشها به پزشک کمک میکند تا نوع دقیق عفونت را شناسایی کرده و درمان مناسب را آغاز نماید.
انواع روشهای تشخیص بیماریهای مقاربتی شامل موارد زیر است:
- معاینه بالینی: بررسی علائم فیزیکی توسط پزشک.
- آزمایش خون: برای تشخیص آنتیبادیها یا آنتیژنهای مربوط به عفونتهایی مانند HIV، سیفلیس، هپاتیت B و C.
- آزمایش ادرار: روشی غیرتهاجمی برای تشخیص عفونتهایی مانند کلامیدیا و سوزاک.
- نمونهبرداری (سواب): جمعآوری نمونه از ترشحات یا سلولهای دهانه رحم، واژن، مجرای ادرار، گلو یا مقعد برای بررسی زیر میکروسکوپ یا کشت.
- آزمایش از مایع زخم یا تاول: برای تشخیص ویروسهایی مانند هرپس.
- آزمایش HPV: برای تشخیص انواع پرخطر ویروس پاپیلومای انسانی، اغلب همراه با پاپ اسمیر در زنان.
- پاپ اسمیر: برای بررسی تغییرات سلولی در دهانه رحم که میتواند ناشی از HPV باشد.
- بیوپسی (نمونهبرداری بافتی): در موارد مشکوک به ضایعات پیشسرطانی یا سرطانی ناشی از STDs.
از کجا بفهمم بیماری مقاربتی دارم؟
تشخیص اینکه آیا به بیماری های مقاربتی (STD) مبتلا هستید یا خیر، همیشه آسان نیست، زیرا بسیاری از این عفونتها میتوانند برای مدت طولانی بدون هیچ علامت واضحی در بدن باقی بمانند. به همین دلیل، صرفا اتکا به نبود علائم برای اطمینان از عدم ابتلا کافی نیست. اگر از نظر جنسی فعال هستید، به خصوص اگر رابطه جنسی محافظت نشده داشتهاید یا شرکای جنسی متعددی دارید، در معرض خطر ابتلا به STDs قرار دارید، حتی اگر احساس کاملا سالمی داشته باشید.
بهترین و مطمئنترین راه برای فهمیدن اینکه آیا به بیماری مقاربتی مبتلا هستید یا خیر، مراجعه به پزشک و انجام آزمایشهای غربالگری است. با این حال، آگاهی از برخی نشانهها و علائم هشداردهنده میتواند شما را ترغیب کند که سریعتر به دنبال مشاوره و آزمایش پزشکی بروید. این نشانهها میتوانند بسیار متفاوت باشند و به نوع خاص STD بستگی دارند. به یاد داشته باشید که حتی اگر علائم خفیف باشند یا خودبهخود از بین بروند، عفونت ممکن است همچنان در بدن شما وجود داشته باشد و نیاز به درمان داشته باشد.
برخی از نشانههایی که ممکن است بیانگر ابتلای شما به بیماری مقاربتی باشند، عبارتند از:
- ترشحات غیرمعمول: هرگونه ترشح از آلت تناسلی مردانه یا واژن که از نظر رنگ (مثلا زرد، سبز، سفید پنیری)، بو (مثلا بوی ماهی یا بوی نامطبوع دیگر) یا مقدار با حالت طبیعی متفاوت باشد.
- درد یا سوزش هنگام ادرار: این میتواند نشانهای از عفونت مجاری ادراری باشد که گاهی توسط STDs ایجاد میشود.
- زخم، تاول، یا بثورات پوستی: ظاهر شدن هرگونه زخم باز، شقاق واژن، تاولهای کوچک (که ممکن است دردناک یا بدون درد باشند)، زگیل یا بثورات غیرمعمول در ناحیه تناسلی، مقعد، دهان یا روی رانها.
- خارش یا تحریک: خارش مداوم یا شدید در ناحیه تناسلی یا مقعد.
- درد هنگام رابطه جنسی: دردی که قبلا تجربه نمیکردید.
- خونریزی غیرطبیعی: در زنان، خونریزی بین دورههای قاعدگی یا بعد از رابطه جنسی. در مردان، خون در ادرار یا منی (هرچند نادرتر).
- درد در ناحیه لگن یا شکم: درد مبهم یا شدید در قسمت تحتانی شکم، بهویژه در زنان که میتواند نشانه بیماری التهابی لگن باشد.
- تورم و درد در بیضهها (در مردان).
- علائم عمومی شبیه آنفولانزا: مانند تب، خستگی، بدن درد، گلودرد و تورم غدد لنفاوی، که میتواند در مراحل اولیه برخی STDs مانند HIV یا سیفلیس دیده شود.

بیماری های مقاربتی کشنده
اکثر بیماریهای مقاربتی (STDs) با تشخیص و درمان بهموقع، کشنده نیستند و میتوان آنها را بهطور کامل درمان کرد یا بهخوبی مدیریت نمود. با این حال، اگر برخی از این بیماریها برای مدت طولانی تشخیص داده نشده و درمان نشوند، میتوانند منجر به عوارض بسیار جدی و تهدیدکننده زندگی شوند یا سیستم ایمنی بدن را به قدری ضعیف کنند که فرد در برابر سایر عفونتهای مرگبار آسیبپذیر شود. بنابراین، درک این نکته ضروری است که خطر اصلی نه در خود بیماری در مراحل اولیه، بلکه در عوارض ناشی از عدم درمان یا پیشرفت بیماری است که می تواند از یک ویروس بیماری مقاربتی کشنده بسازد.
به عنوان مثال، ویروس نقص ایمنی انسانی (HIV) اگر درمان نشود، به تدریج سیستم ایمنی بدن را تخریب کرده و منجر به سندرم نقص ایمنی اکتسابی (AIDS) میشود. در این مرحله، بدن قادر به مبارزه با عفونتها و سرطانهای فرصتطلب نیست و این عفونتهای ثانویه هستند که میتوانند کشنده باشند. همچنین، هپاتیت B و C مزمن در صورت عدم درمان میتوانند به سیروز کبدی و سرطان کبد منجر شوند که هر دو از بیماریهای کشنده محسوب میشوند. سیفلیس نیز اگر به مراحل پیشرفته (سیفلیس سوم) برسد، میتواند به اندامهای حیاتی مانند قلب و مغز آسیب جدی وارد کرده و مرگبار باشد.
بیماری های مقاربتی کشنده که در صورت عدم درمان یا در مراحل پیشرفته میتوانند بهطور مستقیم یا غیرمستقیم آسیب شدید وارد کنند عبارتند از:
- ویروس نقص ایمنی انسانی (HIV) / سندرم نقص ایمنی اکتسابی (AIDS): HIV با تضعیف سیستم ایمنی، بدن را مستعد ابتلا به عفونتها و سرطانهای مرگبار میکند.
- سیفلیس: در مراحل پیشرفته (سیفلیس سوم یا نوروسیفلیس) میتواند به قلب، مغز و سایر اندامهای حیاتی آسیب رسانده و کشنده باشد.
- هپاتیت B و هپاتیت C: عفونت مزمن با این ویروسها میتواند منجر به سیروز کبدی، نارسایی کبد و سرطان کبد شود که همگی پتانسیل کشندگی دارند.
- ویروس پاپیلومای انسانی (HPV) (انواع پرخطر): اگرچه خود ویروس مستقیما کشنده نیست، اما عفونت پایدار با انواع پرخطر HPV میتواند منجر به سرطانهای مختلفی از جمله سرطان دهانه رحم، سرطان مقعد، سرطان آلت تناسلی و سرطانهای سر و گردن شود که در صورت عدم تشخیص و درمان بهموقع، میتوانند مرگبار باشند.
پیشگیری از بیماری های مقاربتی
پیشگیری از بیماری های مقاربتی (STDs) یک جنبه حیاتی از حفظ سلامت جنسی و عمومی است. خوشبختانه، راههای موثر متعددی برای کاهش قابل توجه خطر ابتلا و انتقال این عفونتها وجود دارد. آگاهی از این روشها و بهکارگیری مداوم آنها میتواند به افراد کمک کند تا از خود و شرکای جنسیشان در برابر بیماری مقاربتی محافظت کنند. هیچ روش پیشگیری به تنهایی ۱۰۰٪ موثر نیست (به جز پرهیز کامل از فعالیت جنسی)، اما ترکیب روشهای مختلف میتواند سطح بالایی از محافظت را ایجاد کند.
مسئولیتپذیری فردی و ارتباط صادقانه با شریک جنسی در مورد سابقه جنسی و وضعیت STDs، نقش کلیدی در پیشگیری دارد. همچنین، آموزش و دسترسی به خدمات بهداشتی، از جمله مشاوره و آزمایشهای منظم، برای توانمندسازی افراد در تصمیمگیریهای آگاهانه در مورد سلامت جنسیشان ضروری است. به یاد داشته باشید که جلوگیری از بیماری های مقاربتی همیشه بهتر، آسانتر و کمهزینهتر از درمان است، بهویژه با توجه به اینکه برخی STDs میتوانند عوارض طولانیمدت و غیرقابل برگشتی داشته باشند.
انواع روشهای پیشگیری از بیماری مقاربتی عبارتند از:
- پرهیز از رابطه جنسی (Abstinence): مطمئنترین راه برای جلوگیری از بیماری مقاربتی، نداشتن رابطه جنسی واژینال، مقعدی یا دهانی است.
- استفاده صحیح و مداوم از کاندوم: کاندومهای لاتکس یا پلییورتان، در صورت استفاده صحیح در هر بار رابطه جنسی، میتوانند به طور قابل توجهی خطر انتقال بسیاری از STDs را کاهش دهند.
- تک همسری متقابل (Monogamy): داشتن رابطه جنسی تنها با یک شریک که او نیز تنها با شما رابطه جنسی دارد و هر دو نفر آزمایش داده و سالم هستند، خطر ابتلا را به شدت کاهش میدهد.
- کاهش تعداد شرکای جنسی: داشتن شرکای جنسی کمتر، احتمال مواجهه با فرد آلوده را کاهش میدهد.
- واکسیناسیون: واکسنهایی برای پیشگیری از برخی STDs مانند هپاتیت B و انواع خاصی از HPV (که باعث زگیل تناسلی و برخی سرطانها میشوند) در دسترس هستند.
- آزمایش منظم: انجام آزمایشهای منظم برای STDs، به ویژه اگر از نظر جنسی فعال هستید و شرکای جنسی متعددی دارید، به تشخیص زودهنگام و درمان کمک کرده و از انتقال ناآگاهانه جلوگیری میکند.
- ارتباط صادقانه با شریک جنسی: صحبت کردن با شریک جنسی در مورد سابقه جنسی و آزمایشهای STD قبل از شروع رابطه جنسی.
- اجتناب از مصرف الکل و مواد مخدر: مصرف این مواد میتواند قضاوت را مختل کرده و منجر به رفتارهای جنسی پرخطر شود. همچنین، از استفاده مشترک از سوزن برای تزریق مواد مخدر خودداری کنید.
- آگاهی و آموزش: یادگیری در مورد STDs، راههای انتقال و روشهای پیشگیری.
- درمان بهموقع: در صورت تشخیص STD، درمان کامل و طبق دستور پزشک و مطلع کردن شرکای جنسی برای انجام آزمایش و درمان ضروری است.
- در نظر گرفتن پروفیلاکسی قبل از مواجهه (PrEP) و پروفیلاکسی پس از مواجهه (PEP) برای HIV: برای افرادی که در معرض خطر بالای ابتلا به HIV هستند، تحت نظر پزشک.

درمان بیماری های مقاربتی
خوشبختانه، با پیشرفتهای علم پزشکی، بسیاری از بیماریهای مقاربتی (STDs) قابل درمان یا کنترل هستند. رویکرد درمانی به نوع عامل بیماریزا (باکتری، ویروس یا انگل) و شدت عفونت بستگی دارد. تشخیص دقیق و بهموقع توسط پزشک، اولین و مهمترین گام در انتخاب روش درمانی مناسب است. پس از تشخیص، پزشک با توجه به نوع بیماری مقاربتی، وضعیت سلامت عمومی بیمار و سایر عوامل، بهترین گزینه درمانی را توصیه خواهد کرد. بسیار مهم است که دوره درمان، حتی اگر علائم بهبود یافته باشند، به طور کامل طبق دستور پزشک طی شود تا از عود بیماری و ایجاد مقاومت دارویی جلوگیری گردد.
موفقیتآمیز بودن درمان بیماری های مقاربتی نه تنها به بهبودی فرد کمک میکند، بلکه از انتقال عفونت به دیگران نیز جلوگیری مینماید. همچنین، ضروری است که شریک یا شرکای جنسی فرد مبتلا نیز مطلع شده، مورد آزمایش قرار گیرند و در صورت نیاز درمان شوند، حتی اگر علامتی نداشته باشند. این اقدام به قطع زنجیره انتقال بیماری کمک شایانی میکند. عدم درمان یا درمان ناقص STDs میتواند منجر به عوارض جدی و گاهی دائمی مانند ناباروری، درد مزمن، آسیب به اندامهای داخلی و افزایش خطر ابتلا به HIV شود.
انواع روشهای درمان بیماری مقاربتی عبارتند از:
- آنتیبیوتیکها: برای درمان STDs باکتریایی (مانند سوزاک، کلامیدیا، سیفلیس) و برخی STDs انگلی (مانند تریکومونیازیس).
- داروهای ضدویروسی: برای مدیریت و کاهش علائم STDs ویروسی (مانند تبخال تناسلی، HIV، هپاتیت B). این داروها معمولا ویروس را از بدن ریشهکن نمیکنند اما میتوانند آن را کنترل نمایند.
- داروهای ضد انگل: برای درمان بیماری مقاربتی ناشی از انگلها (مانند تریکومونیازیس، شپش عانه، گال).
- درمانهای موضعی: کرمها، ژلها یا محلولهایی که مستقیما روی ضایعات پوستی (مانند زگیل تناسلی یا تبخال) استفاده میشوند.
- روشهای تخریبی برای ضایعات: مانند لیزر درمانی، الکتروسرجری (سوزاندن با جریان الکتریکی) یا جراحی برای برداشتن زگیلهای تناسلی مقاوم.
- درمان حمایتی: برای تسکین علائم مانند درد و تب.
- مشاوره و آموزش: برای آگاهی از بیماری، راههای پیشگیری از انتقال مجدد و اهمیت تکمیل درمان.
درمان بیماری مقاربتی باکتریایی
درمان بیماری مقاربتی باکتریایی، مانند کلامیدیا، سوزاک و سیفلیس، معمولا با آنتیبیوتیکها به طور موثری انجام می شود. نوع آنتیبیوتیک و طول دوره درمان بستگی به نوع باکتری و مرحله بیماری دارد. بسیار مهم است که آنتیبیوتیک دقیقا طبق تجویز پزشک مصرف شود و دوره درمان کامل گردد، حتی اگر علائم زودتر از بین بروند.
قطع زودهنگام درمان میتواند منجر به عدم ریشهکنی کامل عفونت و ایجاد مقاومت باکتریایی شود که درمانهای بعدی را دشوارتر میکند. همچنین، پس از اتمام دوره درمان، ممکن است پزشک آزمایش مجددی را برای اطمینان از رفع کامل عفونت توصیه کند. شرکای جنسی فرد مبتلا نیز باید مورد بررسی و درمان قرار گیرند تا از عفونت مجدد و گسترش بیماری جلوگیری شود.
درمان بیماری مقاربتی ویروسی
درمان بیماری مقاربتی ویروسی مانند تبخال دستگاه تناسلی (هرپس)، زگیل تناسلی (HPV)، هپاتیت B و HIV با بیماریهای باکتریایی متفاوت است. در حال حاضر، برای اکثر STDs ویروسی، درمان قطعی که ویروس را به طور کامل از بدن ریشهکن کند، وجود ندارد. با این حال، داروهای ضدویروسی موثری در دسترس هستند که میتوانند به کنترل عفونت، کاهش شدت و دفعات بروز علائم، جلوگیری از عوارض و کاهش خطر انتقال ویروس به دیگران کمک کنند.
به عنوان مثال، برای تبخال تناسلی، داروهای ضدویروسی میتوانند طول مدت و شدت شیوع بیماری را کاهش دهند. برای HIV، درمان ضد رتروویروسی (ART) میتواند سطح ویروس را در خون به میزان غیرقابل تشخیصی کاهش دهد و به افراد اجازه دهد زندگی طولانی و سالمی داشته باشند. برای HPV، اگرچه درمانی برای خود ویروس وجود ندارد، اما ضایعات ناشی از آن مانند زگیل تناسلی قابل درمان هستند و واکسنهایی برای پیشگیری از انواع خاصی از HPV در دسترس است.
درمان بیماری مقاربتی انگلی
درمان بیماری مقاربتی انگلی مانند تریکومونیازیس، شپش عانه و گال، با داروهای ضد انگل خاص قابل رفع هستند. برای تریکومونیازیس، پزشک معمولا داروهای خوراکی مانند مترونیدازول یا تینیدازول را تجویز میکند که اغلب با یک دوز واحد یا یک دوره کوتاه درمانی، عفونت را برطرف میکنند. هر دو شریک جنسی باید همزمان درمان شوند تا از عفونت مجدد جلوگیری شود.
برای درمان شپش عانه و گال، معمولا از لوسیونها، کرمها یا شامپوهای دارویی استفاده میشود که مستقیما روی پوست و نواحی مودار آسیبدیده اعمال میشوند. علاوه بر درمان دارویی، برای از بین بردن کامل انگلها و تخمهای آنها، شستشوی دقیق لباسها، ملحفهها و حولههای فرد مبتلا با آب داغ و خشک کردن آنها در دمای بالا نیز ضروری است.
نتیجه گیری
هر بیماری مقاربتی (STD) یک نگرانی جدی برای سلامت عمومی جهانی است و همگان را تحت تاثیر قرار میدهد. آگاهی از انواع، انتقال، علائم، تشخیص، درمان و پیشگیری برای سلامت فرد و جامعه ضروری است. بسیاری از انواع بیماری مقاربتی، خصوصا با تشخیص زودهنگام، قابل درمان یا کنترل هستند. نادیده گرفتن علائم یا تاخیر در درمان میتواند عوارض جدی و جبرانناپذیری در پی داشته باشد.
مسئولیتپذیری جنسی، آزمایش منظم و درمان بهموقع، کلید مبارزه با این بیماریهاست. دسترسی به مراکز تخصصی معتبر مانند پارما کلینیک، که در درمان بیماری مقاربتی و تناسلی مثل درمان زگیل با لیزر پیشرو است، اهمیت بالایی دارد. این کلینیک با دانش روز، تجهیزات مدرن و کادر مجرب، به بیماران برای کسب بهترین نتایج درمانی و بهبود کیفیت زندگی کمک میکند.
سوالات متداول
بیماری مقاربتی چیست؟
بیماریهای مقاربتی (STDs) یا عفونتهای مقاربتی (STIs)، عفونتهایی هستند که عمدتا از طریق تماس جنسی محافظت نشده (واژینال، مقعدی یا دهانی) با فرد آلوده منتقل میشوند. عوامل ایجادکننده آنها شامل باکتریها، ویروسها و انگلها هستند.
انواع بیماری های مقاربتی کدامند؟
انواع شایع بیماری مقاربتی عبارتند از: سوزاک، کلامیدیا، سیفلیس، تبخال دستگاه تناسلی، زگیل تناسلی (HPV)، هپاتیت B، ایدز (HIV)، تریکومونیازیس، شپش عانه و گال.
از کجا بفهمم بیماری مقاربتی دارم؟
مطمئنترین راه، مراجعه به پزشک و انجام آزمایشهای تشخیصی است. با این حال، علائمی مانند ترشحات غیرطبیعی از ناحیه تناسلی، درد یا سوزش هنگام ادرار، زخم یا تاول در ناحیه تناسلی یا دهان، خارش و درد هنگام رابطه جنسی میتواند نشانهای از ابتلا باشد. بسیاری از STDs ممکن است بدون علامت باشند.
درمان بیماری های مقاربتی چگونه است؟
درمان به نوع STD بستگی دارد. بیماری مقاربتی باکتریایی (مانند سوزاک، کلامیدیا) و انگلی (مانند تریکومونیازیس) معمولا با آنتیبیوتیکها یا داروهای ضد انگل درمان میشوند. STDs ویروسی (مانند تبخال، HIV) درمان قطعی ندارند اما با داروهای ضدویروسی قابل کنترل هستند و علائم و ضایعات ناشی از آنها (مانند زگیل تناسلی) قابل درمان است.


2 دیدگاه در “بیماری مقاربتی چیست | راههای انتقال، انواع، تشخیص و درمان”
سلام من چند ساله که خارش شدید در ناحیه تناسلی دارم چن بارم پماد استفاده کردم ولی خوب نشد من موقع کار ساختمانی از آب چاه برای شستشو استفاده کردم علت را از آن میبینم میتوانید راهنمایی کنید راه درمان قطعی چیه؟>
سلام، خارش طولانیمدت میتونه بهخاطر قارچ، باکتری یا حساسیت به مواد توی آب چاه باشه. چون پماد جواب نداده (نمیدونم دکتر معاینه و تجویز کرده یا خودسرانه استفاده کردید)، بهتره برید پیش دکتر پوست یا عفونی که بررسی کنن بیماری مقاربتی دارید یا خیر بعد با آزمایش دلیل اصلیشو پیدا کنن و درمان دقیق بدن.